„Prostatakrebs mit KI diagnostizieren“
Dirk Eidemüller

ESRF/vuedici.org
Welt der Physik: Wie lässt sich Prostatakrebs behandeln?
Charlotte Debus: Diese Krebsart tritt ziemlich häufig auf und lässt sich zum Glück gut behandeln – wenn der Krebs rechtzeitig erkannt wird. Entweder wird dann die Strahlentherapie eingesetzt oder das Krebsgewebe operativ entfernt. In diesem Fall steht man vor der Frage, ob nur ein Teil der Prostata befallen ist, oder ob man besser gleich die ganze Prostata entfernt. Das ist möglich, weil sie keine lebensnotwendige Funktion für den Körper erfüllt. Sie ist zwar für den Hormonhaushalt und die Fortpflanzung wichtig, aber nicht überlebenswichtig.
Wie lässt sich die Prostata untersuchen, um diese Entscheidung zu treffen?
Wenn eine Auffälligkeit bei der Prostata erkannt wird, wird sie typischerweise mit einem Magnetresonanztomographie, kurz MRT, untersucht. Magnetresonanztomographen arbeiten mit starken Magnetfeldern von rund drei Tesla und liefern dadurch ziemlich scharfe Bilder des Prostatagewebes. Man kann auch die Computertomographie nutzen, den Tumor also mit Röntgenstrahlung untersuchen. Anhand solcher Aufnahmen lässt sich schon ganz gut erkennen, wo sich Tumorgewebe befindet. Die endgültige Diagnose erfolgt dann aber immer mit einer Biopsie.
Was bedeutet das?
Es wird Gewebe aus den zuvor identifizierten Stellen entnommen und mit einem Mikroskop detailliert untersucht. Anhand einer Biopsie lässt sich herausfinden, ob die Prostata nur zum Teil oder ganz entfernt werden sollte. Letzteres ist bei der Prostata recht einfach möglich, weil sie ein gut umkapseltes Organ ist. Solange der Tumor nur in der Prostata wächst und kein umliegendes Gewebe befallen hat, ist das Herausschneiden deshalb ein bewährtes Mittel gegen den Krebs.
Gibt es auch Schwierigkeiten bei der Diagnostik?
Es ist nicht immer einfach, anhand von MRT-Aufnahmen alle wichtigen Stellen für die Biopsie zu ermitteln. Unsere Idee ist es deshalb, den Radiologinnen und Radiologen die Arbeit zu erleichtern, indem wir ihnen sozusagen eine Künstliche Intelligenz als Assistenz anbieten. Diese kann dann helfen, sowohl Tumorgewebe zu identifizieren als auch auf minimal verändertes Gewebe hinzuweisen, dass sich mit bloßem Auge nicht einfach als Tumorgewebe erkennen lässt. Aber anschließend muss auch dort eine Biopsie dann Klärung bringen.
Wie kann eine Künstliche Intelligenz das leisten?
Das ist genau die zentrale Frage hinter dem HIMALAYA-Projekt. Hierzu arbeiten wir mit dem Uniklinikum Aachen und Siemens Healthineers in einem großen Team zusammen, das Expertinnen und Experten aus der Medizin und Radiologie, aus der medizinischen Physik und Medizintechnik sowie aus der Informatik – wie meine Gruppe – umfasst. Die Idee dahinter ist folgende: Wir trainieren unsere KI nicht nur mit den herkömmlichen MRT-Daten und Schnittbildern aus der Pathologie – also den angefärbten dünnen Schnitten durch das herausgeschnittene Tumorgewebe. Sondern wir nutzen zusätzlich Aufnahmen von anderen hochauflösenden Bildgebungsverfahren. Dazu haben wir einen Datensatz und Gewebeproben von ungefähr 200 Prostatapatienten verwendet.
Welche hochauflösenden Verfahren sind das?
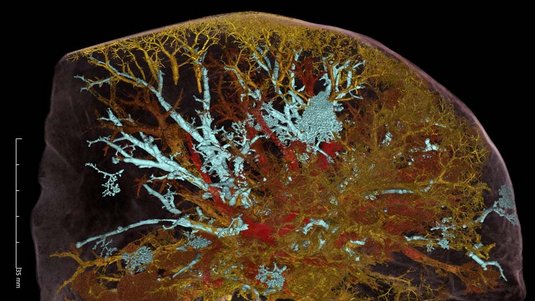
Neben der normalen Magnetresonanztomographie kommen noch drei weitere Bildgebungsverfahren zum Einsatz: Erstens die sogenannte Ultrahochfeld-Magnetresonanztomographie, die bei einer Magnetfeldstärke von sieben Tesla arbeitet und dadurch nochmals deutlich feinere Bilder liefert. Zweitens eine aufwendige Form der Histologie. Hierbei wird die ganze Prostata in feine Scheiben geschnitten und untersucht. Und drittens nutzen wir Röntgenstrahlung, wie sie an der Synchrotronquelle ESRF in Grenoble zur Verfügung steht. Dies ist die derzeit brillanteste Quelle weltweit für solche Strahlung. Sie liefert extrem starke Röntgenstrahlung in Laserqualität, die sich für eine Vielzahl von Untersuchungen eignet.
Wie lässt sich mit Synchrotronstahlung denn Prostatakrebs untersuchen?
Auch hier wird – wie bei der Histologie – mit dem entnommenen Organ gearbeitet. Denn die Strahlung wäre viel zu intensiv, um sie wie bei einer Computertomographie am lebenden Patienten einzusetzen. Das Prinzip ist aber ähnlich: Die Prostata wird mit Röntgenstrahlung durchleuchtet. Aufgrund der Laserqualität der Synchrotronstrahlung können wir sogar die sogenannte Phaseninformation nutzen. Ähnlich wie bei einer Sonnenbrille mit polarisierten Gläsern sorgt das für zusätzlichen Kontrast im Bild. Insgesamt liefern diese Aufnahmen mit Synchrotronstrahlung extrem scharfe Bilder der Prostata, mit einer Auflösung von rund 10 Mikrometern. Das ist gut eine Größenordnung besser als die Bilder der herkömmlichen Magnetresonanztomographie oder Computertomographie.
Wie wird die KI mit diesen Aufnahmen trainiert?
Zunächst müssen die verschiedenen Bilder aufbereitet und insbesondere sauber übereinandergelegt werden, damit immer der richtige Bildausschnitt in der passenden Vergrößerung miteinander verglichen wird. Dann zeigt man der KI, etwa über von Hand markierten Stellen, wo der Tumor liegt. Anhand verschiedener Algorithmen lernt die KI dann, Tumorgewebe zu identifizieren. Am Ende des Projektes ist sie dann hoffentlich so gut geworden, dass sie allein anhand von herkömmlichen MRT-Aufnahmen mögliches Tumorgewebe sowie verdächtige Stellen zuverlässig identifizieren kann. Die drei hochauflösenden Verfahren nutzen wir also nur für das Training. Für den klinischen Alltag wäre das viel zu aufwendig.
Womit beschäftigen Sie und Ihr Team sich im speziellen im Rahmen des HIMALAYA-Projekts?
Mein Team macht sich Gedanken darüber, wie wir am geschicktesten mit den riesigen Bilddaten umgehen können. Gerade die hochauflösenden Verfahren liefern sehr große Bilddateien im Gigabyte-Bereich für jedes einzelne Bild. Deshalb müssen wir unsere Berechnungen auf einem Supercomputer durchführen. Nach dem Training kann die KI dann auf herkömmlichen Computern laufen und etwa radiologische Teams unterstützen. Dazu liefert die KI neben der räumlichen Verteilung des Tumorgewebes auch eine Einschätzung zum sogenannten Malignitätsgrad – also wie gefährlich ein Tumor ist. Viele Tumore müssen nicht sofort behandelt werden, weil sie nur sehr langsam wachsen. Man kann sie erst einmal beobachten und muss nicht gleich zum Skalpell greifen.
Wenn Sie Videos von YouTube anschauen, werden Daten an YouTube in die USA übermittelt.
Weitere Informationen erhalten Sie auf unserer Datenschutzseite.
Das Bundesministerium für Bildung und Forschung fördert das Projekt „HIMALAYA: Holistic Imaging and Molecular Analysis in life-threatening Ailments.“ im Zeitraum von Februar 2024 bis Januar 2027 mit rund 2 Millionen Euro.
Fördersumme: 1 988 200 Euro
Förderzeitraum: 01.02.2024 bis 31.01.2027
Förderkennzeichen: 05K24PAA, 05K24VKA, 05K24XUB
Beteiligte Institutionen: Universitätsklinikum Aachen, Karlsruher Institut für Technologie, Siemens Healthineers AG
Quelle: https://www.weltderphysik.de/bmftr/transfer/bildgebung-prostatakrebs-mit-ki-diagnostizieren/