Von Variationen und Tumorkontrollraten
Mehrere Strategien haben sich in der Entwicklung der Schwerionenbestrahlung ausgebildet, optimiert nach verschiedenen Ansätzen. Die klinischen Ergebnisse in der kurzen Geschichte stützen die Therapieform als solche.
Therapie-Strategien
Aus dem Vorangegangenen ergibt sich, dass die RBW stark abhängig ist vom Reparaturvermögen der bestrahlten Zellen eines Gewebes. Allgemein gilt, dass strahlenresistente Zellen mit einem kleinen \(\alpha/\beta\)-Verhältnis eine besonders hohe RBW haben. In einer Bestrahlungsplanung für schwere Ionen sollen diese Abhängigkeiten von der Dosis, der Energie der Teilchen und Ordnungszahl und der Reparatur-Kapazität möglichst genau berücksichtigt werden. Dazu haben die verschiedenen Therapie-Versuche verschiedene Ansätze benutzt.
Die Berkeley-Strategie (1975 - 1999)
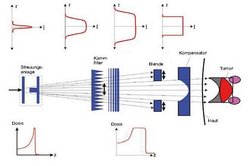
In der experimentellen Therapie in Berkeley wurde der Strahl mit passiven Elementen wie Blenden, Reichweitenmodulatoren und Kompensatoren dem Zielvolumen möglichst gut angepasst (siehe Abbildung). Für die Reichweitenmodulation wurde ein Kammfilter benutzt, das heißt ein sägezahnförmiger Absorber, bei dem die Absorption in den dicksten Teilen einer Reichweite im proximalen Bereich, die Absorption in den dünnsten Teilen einer Reichweite im distalen Bereich des Zielvolumens entsprachen. Durch eine schnelle Bewegung des Kammfilters über die bestrahlte Fläche wird eine Tiefen-Modulation erreicht. Der Übergang von den dicken zu den dünnen Bereichen, also die Form des Sägezahns, bestimmt die Häufigkeit, mit der die verschiedenen Reichweiten realisiert werden und damit die Form des gewünschten Dosisabfalls zu größeren Eindringtiefen. Mit der Form des mechanischen Kammfilters ist deshalb die RBW-Wichtung in der Tiefe festgelegt. Sie kann weder patientenabhängig noch fraktionierungsabhängig geändert werden.
Für die in Berkeley benutzten Kammfilter wurden zur Berechnung der RBW-Tiefen-Verteilung und zur Bestimmung der Absoluthöhe der RBW experimentelle Daten aus in vitro Experimenten mit menschlichen T1-Zellen benutzt, unabhängig von der Tumorart und der Bestrahlungsfraktionierung. Die Analyse klinischer Daten ergab in einigen Fällen Abweichungen von den geplanten Werten der Tumorreaktion. Dann wurden die absoluten RBW-Werte korrigiert und die physikalische Dosis dementsprechend verändert. In dieser Anpassung wurde jedoch nicht die Form der Tiefendosis-Verteilung korrigiert. Diese Korrektur – genauso wie die Anpassung des Profils der Tiefendosis-Verteilung an die Strahlenresistenz, das heißt an die Reparaturkapazität des bestrahlten Gewebes – konnte mit den in Berkeley vorhandenen mechanischen Filtersystemen nicht vorgenommen werden, da dies eine große Zahl patienten-spezifisch gefertigter Absorbersysteme bedurft hätte. In Zellexperimenten wurde diese Abweichung der biologisch effektiven Dosis bestimmt und diskutiert.
Die Chiba-Strategie (seit 1993)
Der Heavy Ion Medical Accelerator (HIMAC) im japanischen Chiba wurde in der Blütezeit der Berkeley-Therapie geplant und war auch als Technologie-Transfer von Kalifornien nach Japan konzipiert und deshalb in seinem Konzept und vielen technischen Einzelheiten zunächst mit der Berkeley Anlage identisch. Allerdings hatte man aus historischen Gründen als Beschleuniger ein Doppelring-Synchroton gebaut – für alle Ionen von Kohlenstoff bis Argon – mit einer Endenergie von 800 Millionen Elektronenvolt pro Nukleon (MeV/u). Diese Teilchenauswahl ergab sich aus den Erfahrungen in Berkeley. Auch für die Strahlapplikation wurde zunächst ein passives System aufgebaut. Nach und nach wurde es aber durch ein semiaktives System ersetzt, welches die seitliche Aufstreuung durch ein magnetisches Wobbler-System ersetzte, mit dem der Strahl über eine große Fläche verschmiert wurde. Um die Variation der RBW in die Bestrahlungsplanung zu integrieren, wurde zunächst ein ähnlicher Weg wie in Berkeley eingeschlagen.
Mit HSG-Zellen aus der Speichedrüse (Human Salivary Gland) wurde die RBW im Zellexperiment vermessen und für ein ausgedehntes Bragg-Maximum (SOBP = Spread Out Bragg-Maximum) die Dosis entsprechend diesem RBW-Verlauf korrigiert und experimentell verifiziert. Um die RBW-Daten auf die klinische Praxis zu übertragen, benutzte man jedoch nicht diese RBW-Werte aus der Zellbiologie, sondern einen Vergleich mit klinischen Neutronen-Daten.
Das Zellexperiment zeigte: In der Mitte des ausgedehnten Bragg-Maximum ist der RBW-Wert von Kohlenstoffionen für HSG-Zellen gleich dem RBW-Wert von Neutronen. Deshalb wurden im Umkehrschluss die RBW-Werte der klinischen Neutronen aus der Erfahrung der Strahlentherapie auf die Kohlenstoff-Therapie übertragen.
So fand man im HSG-Experiment mit Kohlenstoff in einem auf drei Zentimetern ausgedehnten Bragg-Maximum in der Mitte einen Wert von RBW = 1,6. Derselbe Wert ergab sich auch für Neutronen in einem HSG-Experiment bei einem LET = 80 keV/µm (kilo-Elektronenvolt pro Mikrometer). Für die klinische Anwendung des Kohlenstoffstrahls wurde deshalb im Umkehrschluss der klinische Neutronen RBW = 3 auch für die Kohlenstoffionen in der Mitte des Tumorfeldes benutzt.
In einem durch passive Absorber festgelegten Feld hängt die RBW nur von einer Dimension der Tiefe ab und es treten keine seitlichen RBW-Variationen auf. Deshalb ist der in Chiba gewählte Weg eine praktikable Näherung für passive Systeme. Die klinische Erfahrung zeigt eine gute Übereinstimmung mit der Planung und es konnten sehr gute klinische Ergebnisse in Chiba erzielt werden.
Die Darmstädter Strategie (seit 1997)
Im Gegensatz zu Berkeley und Chiba wurde an der GSI in Darmstadt eine strikte tumorkonforme Bestrahlung entwickelt, die auf alle passive Strahlformungselemente verzichtet, um die Strahlintensität an jedem Punkt des Bestrahlungsvolumens individuell anpassen zu können. Mit dieser intensitätsmodulierten Partikel-Therapie (IMPT) ist es zum ersten Mal möglich, auf die komplexe Form eines Zielvolumens in der Dosis-Verteilung – auch individuell in jedem Patientenplan – einzugehen, ohne immer wieder neue patientenspezifische Hardware anfertigen zu müssen.
Auf der strahlenbiologischen Seite kann mit dem Local-Effect-Model (LEM) für jedes Strahlungsfeld die lokale RBW an jedem Punkt berechnet werden. Dazu ist es nötig, nicht nur die geforderte Dosis an diesem Volumenelement zu kennen, sondern auch die Zusammensetzung des Strahlungsfeldes, bezüglich der physikalischen Parameter, das heißt das Energie-Spektrum der primären Kohlenstoffionen und ihrer Fragmente.
Klinische Ergebnisse
Von Dezember 1997 bis 2008 wurden an der GSI mehr als vierhundert Patienten mit Kohlenstoffionen behandelt. Die Ergebnisse dieser Behandlungen lassen sich auf verschiedene Weise bewerten. Wichtige Kriterien neben den Akuteffekten der Bestrahlung sind die Tumorkontrollrate sowie die Überlebensrate der Patienten.
In dem folgenden Vergleich werden nur die ersten beiden Punkte bewertet, da der Zeitraum für eine aussagekräftige Beurteilung der Überlebensrate noch zu kurz ist. Außerdem ist die Tumorkontrollrate der eigentlich entscheidende Faktor bei dem Vergleich mit anderen Methoden.
Die Schwerionentherapie ist eine extreme lokale Therapie und nur der Erfolg der lokalen Anwendung kann als Erfolgs-Kriterium herangezogen werden: Die Therapie, die die bessere lokale Kontrolle hat, ist einer Vergleichstherapie mit schlechter lokaler Kontrolle überlegen. Zusätzlich spielen das Auftreten und die Stärke von Nebeneffekten eine erhebliche Rolle, denn eine Dosis kann nur soweit gesteigert werden, wie diese Nebeneffekte es zulassen.
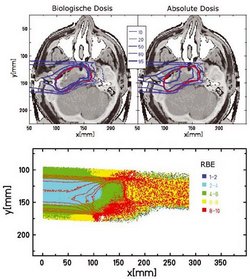
Nebeneffekte hängen stark von der maximalen und integralen Dosis im gesunden Normalgewebe ab. Wie aus den zuvor gezeigten Dosis-Verteilungen hervorgeht, ist für Ionenbestrahlungen die Dosis und auch die biologisch-effektive Dosis präziser verteilt als bei der herkömmlichen Therapie und auch präziser als bei der IMRT. Entsprechend kleiner sind auch die beobachteten Nebenwirkungen.
Es wurde auch spekuliert, dass bei Ionenbestrahlungen die Späteffekte – wie die Entstehung von sekundären Tumoren – erhöht seien. Um diese Frage klinisch zu beantworten, ist es noch zu früh. Die sekundären Tumoren haben eine Latenzzeit von vielen Jahren. Strahlenbiologische Zell-Experimente zur Messung der Zell-Transformation, das heißt der Krebsentstehung durch Kohlenstoff-Ionenstrahlen, zeigen jedoch keine erhöhte RBW.
Auch wurde spekuliert, dass bei der Bestrahlung mit Kohlenstoffionen in erhöhtem Maße Neutronen freigesetzt werden, die dann ebenfalls zu späteren Nebenwirkungen führen könnten. Messungen bei der Kohlenstoffionen-Therapie haben gezeigt, dass die durch schnelle Neutronen erzeugte Dosis im Normalgewebe weniger als ein Prozent der Dosis im Zielvolumen beträgt. Dies ist vergleichbar mit der Neutronendosis bei einer Protonen-Therapie mit Strahl-Scanning. Teilchen-Therapien mit passiver Strahlformierung sowie IMRT haben deutlich höhere Neutronen-Belastungen. Die niedrige Neutronenproduktion gilt besonders für das Rasterscan-System, bei dem es keine Materialien, wie Kollimatoren und Kompensatoren im Strahl gibt, die erhebliche Mengen von Neutronen auf den Patienten lenken könnten.
Deshalb sind für die Schwerionentherapie eher geringere Späteffekte im Normalgewebe zu erwarten als bei der herkömmlichen Therapie.
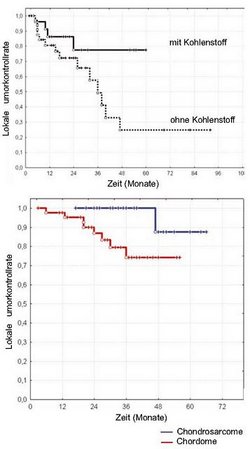
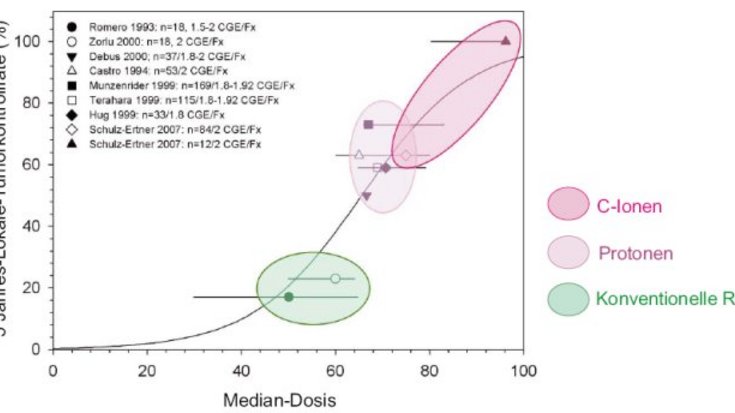
Das zweite Kriterium ist die Tumorkontrollrate: Für diese wird das Nicht-wieder-Aufwachsen des Tumors nach fünf Jahren gewertet. Für einen Fünfjahreszeitraum gibt es noch zu wenige Patienten an der GSI, um statistisch gesicherte Aussagen für alle Tumoren zu machen. Fasst man jedoch die 152 Patienten zusammen, die in den ersten fünf Jahren bestrahlt wurden, dann ergibt sich bereits hier ein überzeugendes Bild (siehe folgende zwei Abbildungen).
Bei diesen Patienten wurden langsam wachsende und deshalb strahlenresistente Tumoren bestrahlt, wie Chordome, Chondrosarkome und bösartige Tumore der Speicheldrüse. Da man den Kopf von Patienten relativ einfach durch eine Maske fixieren kann, wurden zuerst Tumoren im Schädelbasisbereich bestrahlt, obwohl dort die Geometrie sehr komplex ist. Im Kopf liegen verschiedene Gewebe sowie Knochen und Lufträume (Vakuolen) oft eng nebeneinander. Mit der Fixierung durch die Präzisions-Kopf-Masken konnte immer eine ausreichende Genauigkeit von einem Millimeter oder besser erreicht werden.
Bei den Patienten an der GSI wurden im Rahmen einer Studie für die ersten Chordompatienten eine 74 Prozent-Tumorkontrollrate, für 23 Chondrosarkom-Patienten eine Tumorkontrollrate von 87 Prozent nach vier Jahren erreicht (erste Abbildung). Aufgrund der geringen Nebenwirkungen war es möglich, die Tumordosis bei Chordom-Patienten zu steigern und damit Kontrollraten über 95 Prozent zu erreichen (zweite Abbildung).
Generell lässt sich aus diesen Daten eine bessere Tumorkontrolle für alle Patienten zeigen, die mit Kohlenstoffionen bestrahlt wurden. Bei der GSI werden auf Grund der sehr speziellen Bestrahlung mit dem Rasterscan-System diese guten Tumorkontrollraten außerdem bei sehr viel kleineren Nebenwirkungen erreicht, als dies mit konventioneller Bestrahlung möglich ist.
Weiterführende Literatur
Amaldi U., Kraft G.: Recent applications of Synchrotrons in cancer therapy with Carbon Ions. europhysics news,. Vol. 36, No. 4, pp.114-118, 2005
Schulz-Ertner D. et al.: Results of Carbon Ion Radiotherapy in 152 Patients. Int. J. Radiation Onc. Biol. Phys., Vol. 58, No. 2, pp. 631-640, 2004
Nikoghosyan A., Schulz-Ertner D., et al.: Evaluation of Therapeutic Potential of Heavy Ion Therapy for Patients with locally advanced Prostate Cancer. Int. J. Radiation Onc. Biol. Phys., Vol. 58, No. 1, pp. 89-97, 2004
Kraft G.: Tumor Therapy with Heavy Charged Particles. Progress in Part. and Nucl. Phys., Vol. 45, Suppl. 2, pp. S473-S544, 2000
Tumortherapie mit schweren Ionen; Gesellschaft für Schwerionenforschung (Feb.2008)
Quelle: https://www.weltderphysik.de/gebiet/leben/tumortherapie/klinische-resultate/